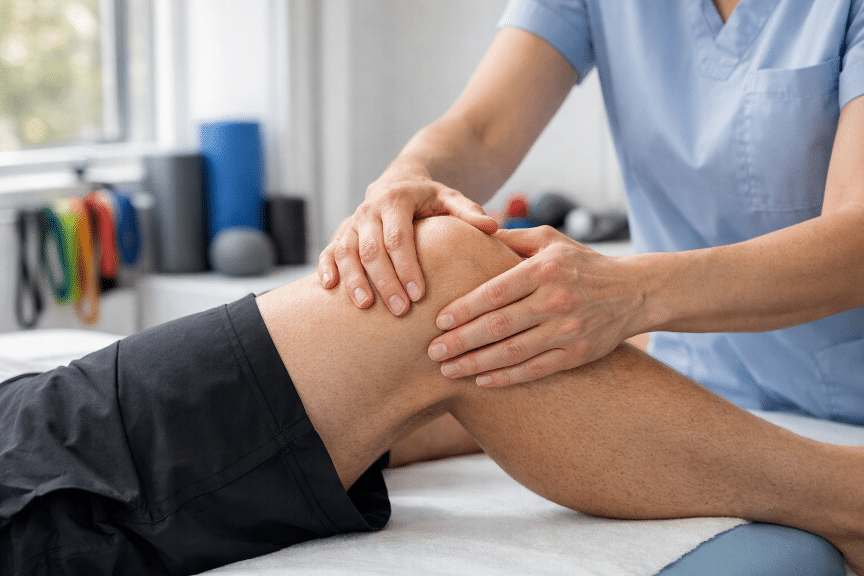
Eine Operation ist häufig nur der erste Schritt auf dem Weg zur vollständigen Genesung. Die anschließende Rehabilitation nach einer Operation entscheidet maßgeblich darüber, wie gut Betroffene ihre Beweglichkeit, Kraft und Lebensqualität zurückgewinnen. Dabei geht es nicht allein darum, Schmerzen zu lindern – vielmehr soll der Körper schrittweise an seine alltäglichen und sportlichen Anforderungen herangeführt werden. Konservative und manuelle Behandlungsansätze spielen in diesem Prozess eine zentrale Rolle, denn sie fördern die Gewebeheilung, verbessern die Durchblutung und unterstützen die neuromuskuläre Koordination. Je früher und strukturierter die Rehabilitation beginnt, desto günstiger sind die Langzeitergebnisse. Der folgende Leitfaden beschreibt die wichtigsten Phasen und Maßnahmen, damit Patientinnen und Patienten den Heilungsprozess aktiv und sicher begleiten können.
1. Vorbereitungsphase: Grundlagen vor dem Eingriff schaffen
Was Prähabilation leistet
Eine gezielte Vorbereitung des Körpers vor einer Operation – die sogenannte Prähabilation – verbessert nachweislich die Ausgangssituation für die spätere Rehabilitation nach der Operation. Dabei trainieren Betroffene unter therapeutischer Anleitung Muskelgruppen, die durch den Eingriff vorübergehend geschwächt werden. Gleichzeitig werden Atemübungen erlernt, die in der postoperativen Phase das Risiko von Lungenkomplikationen reduzieren.
Individuelle Zieldefinition
Vor dem Eingriff sollte gemeinsam mit dem behandelnden Arzt und dem therapeutischen Team ein realistischer Rehabilitationsplan erstellt werden. Dieser legt fest, welche Funktion in welchem Zeitraum wiederhergestellt werden soll – etwa die volle Belastbarkeit eines operierten Kniegelenks nach sechs Monaten. Klare Ziele motivieren und schaffen Orientierung für alle Beteiligten.
2. Frühphase: Schutz und erste Aktivierung (Woche 1–2)
Schmerzmanagement und Entzündungskontrolle
Unmittelbar nach dem Eingriff steht die Kontrolle von Schmerz und Entzündung im Vordergrund. Physiotherapeutische Maßnahmen wie Kryotherapie (Kälteanwendungen), Lymphdrainage und sanfte Lagerungstechniken unterstützen den Körper dabei, überschüssige Gewebeflüssigkeit abzuleiten und Schwellungen zu reduzieren. Medikamentöse Begleitung durch das ärztliche Team ergänzt diese konservativen Maßnahmen sinnvoll.
Erste passive und assistive Bewegungen
Selbst in der frühen Schutzphase ist vollständige Ruhigstellung selten optimal. Passiv geführte Bewegungen – also Bewegungen, die der Therapeut ausführt, während die Patientinnen und Patienten die Muskulatur entspannen – halten das Gelenk geschmeidig, fördern die Knorpelernährung und verhindern narbige Verklebungen. Die Intensität richtet sich streng nach dem operativen Protokoll des Chirurgen.
3. Aufbauphase: Mobilität und Kraft wiederherstellen (Woche 3–8)
Konservative Kräftigungstherapie
Mit zunehmender Gewebeheilung rückt der aktive Muskelaufbau in den Fokus. Isometrische Übungen – bei denen Muskeln ohne Gelenkbewegung angespannt werden – bilden den sicheren Einstieg. Anschließend folgen isotonische und später funktionelle Belastungsformen, die schrittweise an den Alltag heranführen. Therapeutische Geräte wie Therabänder, Ergometer oder Schlingentrainer kommen dabei ebenso zum Einsatz wie das kontrollierte Körpergewicht.
Manuelle Behandlungsansätze in der Aufbauphase
Gelenkmobilisationen und Weichteiltechniken gewinnen in dieser Phase erheblich an Bedeutung. Eine erfahrene Fachkraft, die manuelle Physiotherapie anwendet, kann gezielt Gelenkblockierungen lösen, die Kapseldehnbarkeit verbessern und Schmerzreflexe reduzieren. Diese Techniken ergänzen das aktive Training und beschleunigen die Wiederherstellung des physiologischen Bewegungsausmaßes. Gleichzeitig schulen sie die Körperwahrnehmung – eine Grundvoraussetzung für sicheres Alltagsverhalten nach dem Eingriff.
4. Funktionsphase: Alltagstauglichkeit und sportliche Belastung (Woche 9–16)
Koordination und neuromuskuläre Kontrolle
In der Funktionsphase der Rehabilitation nach einer Operation steht die Rückkehr zu komplexen Bewegungsmustern im Mittelpunkt. Gleichgewichtsübungen auf instabilem Untergrund, propriozeptives Training und aufgabenspezifische Übungen – beispielsweise Treppensteigen, Hocken oder Drehen – trainieren das Zusammenspiel von Nerven und Muskeln. Diese Form der neuromuskulären Schulung beugt Folgeverletzungen effektiv vor.
Sportartspezifische Rehabilitation
Wer nach einer Operation in den Sport zurückkehren möchte, benötigt ein strukturiertes Rückkehrprotokoll. Dieses berücksichtigt biomechanische Anforderungen der jeweiligen Sportart und steigert Belastungsintensität sowie -volumen nach dem Prinzip der progressiven Überlastung. Kriterien wie die symmetrische Kraft im Seitenvergleich oder das schmerzfreie Durchführen funktioneller Tests geben Aufschluss darüber, ob die Rückkehr sicher ist.
5. Erhaltungsphase: Langfristige Stabilität sichern
Eigenübungsprogramm und Selbstmanagement
Nach Abschluss der intensivtherapeutischen Betreuung übernehmen Patientinnen und Patienten die Verantwortung für ihre körperliche Stabilität. Ein individuell abgestimmtes Heimübungsprogramm – bestehend aus Kräftigungs-, Dehn- und Koordinationsübungen – sichert die erzielten Fortschritte langfristig. Regelmäßige Kontrolltermine beim Therapeuten ermöglichen eine frühzeitige Anpassung, falls neue Beschwerden auftreten.
Ergonomie und Alltagsgestaltung
Nachhaltige Rehabilitation nach einer Operation endet nicht im Behandlungsraum. Die Analyse von Arbeitsplatz, Schlafposition und alltäglichen Bewegungsgewohnheiten gehört ebenso dazu wie Empfehlungen zu geeignetem Schuhwerk oder Hilfsmitteln. Kleine Alltagsanpassungen reduzieren langfristig die Belastung auf operierte Strukturen und senken das Rückfallrisiko erheblich.
6. Häufige Fehler und Fallstricke in der Rehabilitationsphase
Folgende Fehler verzögern den Heilungsprozess oder gefährden das Operationsergebnis:
- Zu frühe Vollbelastung: Wer die vorgegebenen Belastungsgrenzen ignoriert, riskiert Nahtdehiszenzen, Implantatversagen oder erneute Verletzungen.
- Überspringen von Phasen: Jede Heilungsphase hat ihre biologische Grundlage. Wer zu schnell in die Kräftigungs- oder Funktionsphase wechselt, gefährdet unreifes Gewebe.
- Schmerzmittel als Trainingsgrundlage: Wer Schmerzen medikamentös maskiert, um mehr zu trainieren, verliert ein wichtiges Warnsignal des Körpers.
- Inkonsequentes Heimübungsprogramm: Therapeutisch erarbeitete Fortschritte verlieren sich rasch, wenn Übungen zwischen den Terminen nicht eigenständig durchgeführt werden.
- Fehlende Kommunikation im Behandlungsteam: Chirurg, Physiotherapeut und Hausarzt müssen regelmäßig Informationen austauschen, damit das Rehabilitationsprogramm angepasst wird.
- Unterschätzung psychischer Faktoren: Angst vor Schmerzen oder erneuter Verletzung hemmt die Bewegungsbereitschaft. Psychologische Begleitung kann hier wertvolle Unterstützung leisten.
Praktische Checkliste: Rehabilitation nach einer Operation erfolgreich gestalten
- Prähabilation abschließen: Gezielte Kräftigung und Atemübungen vor dem Eingriff durchführen.
- Rehabilitationsplan erstellen: Individuelle Ziele und Meilensteine gemeinsam mit dem therapeutischen Team festlegen.
- Belastungsprotokoll einhalten: Vorgaben des Operateurs zur Gewichtsbelastung und Bewegungsausmaß konsequent beachten.
- Frühzeitig mit passiver Mobilisation beginnen: Gelenkpflege schon in der Frühphase unter therapeutischer Aufsicht starten.
- Manuelle Therapietechniken nutzen: Gelenkmobilisationen und Weichteiltechniken zur Verbesserung von Beweglichkeit und Schmerzreduktion einsetzen.
- Neuromuskuläres Training integrieren: Koordination, Gleichgewicht und propriozeptive Kontrolle systematisch aufbauen.
- Heimübungsprogramm täglich umsetzen: Übungen zwischen den Terminen eigenverantwortlich durchführen.
- Fortschritte dokumentieren: Symptome, Belastungsumfang und Bewegungsausmaß regelmäßig festhalten.
- Rückkehrkriterien prüfen: Sport oder schwere körperliche Arbeit erst aufnehmen, wenn definierte Funktionskriterien erfüllt sind.
- Langfristige Kontrolle sicherstellen: Regelmäßige Nachsorgetermine vereinbaren, um neue Beschwerden frühzeitig zu erkennen.
Ich benötige den vorhandenen Artikel, um ihn zu erweitern. Es wurde kein bestehender Artikeltext bereitgestellt.
Könnten Sie bitte den vorhandenen Artikel einfügen, damit ich:
- Den bestehenden Inhalt lesen kann
- Einen neuen, nicht wiederholenden Abschnitt schreiben kann
- Den gesamten erweiterten Artikel zurückgeben kann
Bitte teilen Sie den Ausgangsartikel mit!
Orthopädie und Sportmedizin: Moderne Behandlungsansätze
Die Orthopädie befasst sich mit der Diagnose und Behandlung von Erkrankungen des Bewegungsapparats. Gemeinsam mit der Sportmedizin bildet sie ein wichtiges medizinisches Fachgebiet, das Patienten aller Altersgruppen zugute kommt.
Grundlagen der orthopädischen Behandlung
Die orthopädische Behandlung umfasst konservative und operative Methoden. Konservative Ansätze beinhalten Physiotherapie, Medikamente und spezielle Übungsprogramme. Operative Eingriffe werden durchgeführt, wenn andere Methoden nicht ausreichen.
Sportmedizinische Aspekte
Die Sportmedizin konzentriert sich auf die Prävention und Behandlung von Sportverletzungen. Sie unterstützt Athleten dabei, ihre Leistung zu optimieren und Verletzungen zu vermeiden.
Moderne Technologien in der postoperativen Betreuung
KI-gestützte Therapieplanung
In der heutigen Zeit revolutioniert Künstliche Intelligenz die Planung der Rehabilitation nach einer Operation grundlegend. Spezialisierte Algorithmen analysieren Patientendaten in Echtzeit und erstellen individuelle Therapiepläne, die auf den jeweiligen Genesungsverlauf abgestimmt sind. Medizinische Fachkräfte nutzen KI-basierte Systeme, um Fortschritte zu überwachen und Therapieanpassungen präziser vorzunehmen als je zuvor. Diese Technologien ermöglichen es, Komplikationen frühzeitig zu erkennen und gezielt gegenzusteuern.
Telemedizin und digitale Nachsorge
Die Telemedizin hat sich als wertvolle Ergänzung im Rahmen der postoperativen Rehabilitation etabliert. Patienten, die sich in der Phase der Rehabilitation nach einem operativen Eingriff befinden, profitieren erheblich von digitalen Konsultationsmöglichkeiten. Über spezialisierte Plattformen können Ärzte und Physiotherapeuten den Heilungsverlauf aus der Ferne begleiten, ohne dass Betroffene häufige Praxisbesuche einplanen müssen. Im Jahr 2026 gehören videobasierte Therapieeinheiten und digitale Schmerztagebücher zum modernen Standard der orthopädischen Nachsorge. Diese Instrumente steigern nicht nur die Patientenzufriedenheit, sondern verbessern nachweislich auch die Therapieergebnisse langfristig.